Osteoporose
Behandlung von Osteoporose in unserer Orthopädie-Praxis in Stuttgart
Das hört sich erstmal harmlos an, ist aber häufiger als Schlaganfall, Herzinfarkt und Brustkrebs zusammen.
R. Bartl Osteoporose Springer Verlag
Wenn man die Folgen eines Knochenbruches im Alter bedenkt, das Risiko, dadurch zum Pflegefall oder Dauerschmerzpatient zu werden, sollte man über Vorgehensweisen nachdenken um dies zu vermeiden.
Tatsächlich geht das.
Grundlegendes zum Knochen
Knochen ist eine spezielle Form von Bindegewebe. Er besteht zu etwa 50 % aus Calcium, zu 25 % aus Wasser und zu 25 % aus organischer Substanz ( Kollagen ). Der mineralische Anteil des Knochens sorgt für dessen Stabilität. Kollagen sowie weitere Proteine und Fette sorgen für Elastizität.
Wichtig ist noch zu wissen, dass 99% des körpereigenen Calciums im Knochen gebunden ist. Calcium wird aber auch für chemische Prozesse im Körper benötigt. Wann immer Calcium benötigt wird, wird es, wenn es nicht ausreichend mit der Nahrung zugeführt wird, aus dem Knochen gelöst. Damit vermindert sich die Knochenmasse. Knochengewebe wird stets umgebaut und angepasst. Dies geschieht mittels spezieller Zellen. Es gibt drei Haupttypen von Knochenzellen.
Es sind die Osteoblasten, welche Knochen aufbauen und die Osteoklasten, welche Knochen abbauen. Der Osteocyt – häufgster Zelltyp im Knochen – ist eine Sensorzelle. Sämtliche Osteocyten kommunizieren und bilden eine Art Gehirn des Knochens.
Sie Registrieren die Zusammensetzung des Knochens , dessen Belastung, Brüche und viele weitere Einflußgrößen, welche noch nicht komplett erforscht sind. Die Osteocyten steuern die Osteoblasten und – klasten. Das Zusammenspiel dieser drei Zelltypen ergibt eine jährliche Umbaurate des Skelettes von 10% .
Das menschliche Skelett erreicht seine maximale Masse um das dreißigste Lebensjahr. Bis zu dieser Zeit können Sie Knochenmasse durch Sport und gesunde Ernährung aufbauen. Mit anderen Worten: Bis zu dieser Zeit können Sie sich Knochenvorrat aufbauen von dem Sie später zehren können, denn ab 30 geht’s abwärts mit der Knochenmasse.
Circa 1% pro Jahr! Mit 80 Jahren, unabhängig vom Geschlecht ist nur noch 50% der Knochenmasse da. Gehen Sie mit Ihrem Körper nicht pfleglich um und führen Sie nicht genügend Calcium zu, sodass dies vom Körper nicht aus dem Knochen entnommen werden muss, so ist im Alter noch weniger Knochen übrig.
Was ist Osteoporose?
WHO Definition:
Osteoporose ist eine Erkrankung des Skelettes. die durch eine verminderte Belastbarkeit und nachfolgend ein erhöhtes Knochenbruchrisiko charakterisiert ist.
Die Belastbarkeit eines Knochens hängt im wesentlichen von seiner Masse bzw Dichte ab. Von außen kann der osteoporotische Knochen die gleiche Größe und auch das gleiche Aussehen wie normaler Knochen besitzen, im Inneren ist der osteoporotische Knochen jedoch ausgedünnt. Dies bedeutet, dass es sich bei Osteoporose um einen generellen Knochenabbau handelt. Zu den Ursachen später.
Querschnitte durch einen Knochen mit Darstellung der Knochenbälckchen
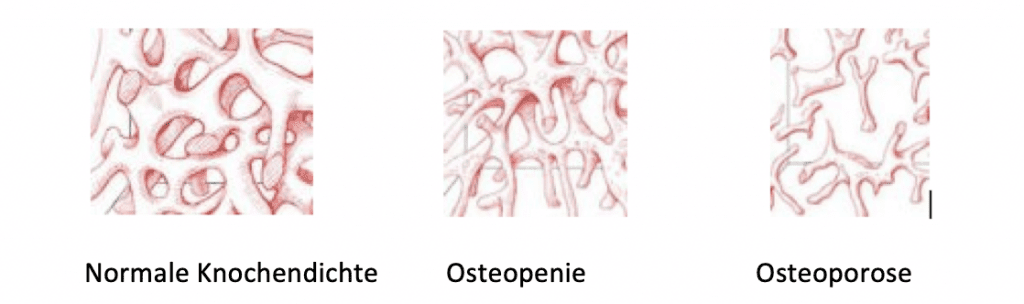
Es gibt einen direkten – und einleuchtenden Zusammenhang – zwischen Knochendichte und Bruchneigung, daher wird die Osteoporose über die Knochendichte definiert.
Als Ausgangswert zur Beurteilung wird der Knochendichtewert von gesunden jungen Erwachsenen herangezogen. Daraus ergibt sich, dass Osteoporose dann vorliegt, wenn die Knochenmasse um den Wert 2,5 fache Standardabweichung unter der eines jungen Erwachsenen liegt. Der soggenannte T-Score.
Als Osteopenie wird die Vorstufe der Osteoporose bezeichnet. T – Score zwischen 1 und 2,5.
Dr. med. Johannes Quercetti
Calwer Str. 23
70173 Stuttgart
Vereinbaren Sie einen Termin
0711 – 46 99 66 00
Telefonische Erreichbarkeit
07:00 – 19:00
Einteilung und Ursache der Osteoporose
Die weitaus häufigste Form der Osteoporose ist die Postmenopausale Osteoporose Typ 1 Osteoporose. Die grundlegende Ursache ist die verminderte Produktion weiblicher Hormone ( Oestrogene), dadurch kommt es zu einer vermehrten Aktivierung der Knochenabbauenden Zellen ( Osteoklasten). Bei Männern gibt es den gleichen Mechanismus bei verminderter Produktion männlicher Hormone ( Testosteron) allerdings in höherem Lebensalter
Typ 1 Osteoporose geht stufenlos in die Typ 2 Osteoporose – Involutions oder Altersosteoporose über. Hier liegen die Ursachen in gestörter Vit D Produktion und verminderter körperlicher Aktivität.
Andere Osteoporosetypen sind selten und sollen in diesem Rahmen nicht erwähnt werden.
Teilt man Osteoporose nach ihrem Schweregrad ein, so ergibt sich folgendes:
Grad O.
Grad 1.
Grad 2.
Grad 3.
Zu unseren operativen Eingriffen zählen
Nicht beeinflussbare Faktoren
- Vererbung
- Geschlecht und Alter
- Schwangerschaft und Stillzeit
- Erkrankungen wie z.B.
- Zustand nach Operationen
Beeinflussbare Faktoren
- Inaktivität oder Bettlägerigkeit
- Hochleistungssport vor allem in Ausdauersportarten
- Niedriges Körpergewicht
- Ungenügende Calciumzufuhr
- Depressive Stimmungslage
- Zu wenig Sonne
- Zigarettenrauchen
- Excessiver Alkoholgenuss
Dr. med. Johannes Quercetti
Calwer Str. 23
70173 Stuttgart
Vereinbaren Sie einen Termin
0711 – 46 99 66 00
Telefonische Erreichbarkeit
07:00 – 19:00
Fehl oder Mangelernährung :
- Für den Knochen wichtig sind: Kalzium, Phosphor, Magnesium, Zink, Mangan, Kupfer, Bor, Selen, Silizium und Strontium, Vitamine: D,C,K, B6, BI2 Folsäure, Proteine, Essentielle Fettsäuren
- Medikamente, welche Osteoporose fördern – es sind nur die häufigsten genannt
- Aluminiumhaltige Magenschutzmittel und Magensäurereduzierende Mittel ( Antazida)
- Antibiotika
- Chemotherapeutika
- Diuretika
- Cortison – auch Inhalationssprays bei Asthma
- Heparin
- Immunsuppressiva
- Lithium
- Marcumar
- Schilddrüsenhormone ( wenn überdosiert)
- Schleifendiuretika (z.B.Lasix)
- Tamoxifen
Vorbeugung der Osteoporose:
- Kalziumreiche Kost, Milch und Milchprodukte, Hartkäse am Kalciumhaltigsten, fettarme Produkte vorziehen, Gemüse, Obst, Schwarzbrot
- Kalziumgehalt in Milligramm pro 100 Gramm Lebensmittel( nur Beispiele):
- Vollmilch 111
- Entrahmte Milch 124
- Käse 600 – 1000
- Brokkoli, gekocht 130
- Lachs 200
- Ölsardine 300
- Spinat, gekocht 160
- Möglichst wenig Zucker, Kaffee, Salz, Phosphat, diese Stoffe behindern die Kalziumaufnahme und erhöhen die Kalziumausscheidung
- Kalziumhaltige Mineralwasser
- Kalziumtabletten 1×1000 mg am Tag verteilt auf morgens 500mg und abends 500mg vor dem Essen.
Dazu muss beachtet werden, dass von einer 1000mg Calcium Tablette im besten Fall 400mg in den Körper aufgenommen werden. Der Rest muss aus der Nahrung kommen. Hierzu kann gesagt werden, dass bei normaler gesunder Ernährung im Schnitt ca 800mg Kalzium am Tag aufgenommen werden. Angepeilte Kalziumaufnahme pro Tag sollte bei 1000 bis max 1500 mg liegen, bei dieser Menge kommt es zu keinen Nebenwirkungen wie Nierenstein o.ä.
Einnahme von Vit D (1000mg pro Tag), Vit K, A, B12
Regelmäßige körperliche Aktivität z.B. 10 Treppen am Tag laufen oder 2 Km Spaziergang reichen schon.
Dr. med. Johannes Quercetti
Calwer Str. 23
70173 Stuttgart
Vereinbaren Sie einen Termin
0711 – 46 99 66 00
Telefonische Erreichbarkeit
07:00 – 19:00
Beide Instrumente können webbasiert genutzt werden und geben als Ergebnis den Hinweis auf eine medikamentöse Therapieindikation (DVO) oder das Frakturrisiko (Universität von Sheffield) aus. Die Indikation zur osteologischen Basisdiagnostik ist gegeben, wenn das 10-Jahres-Frakturrisiko an Wirbelsäule oder proximalem Femur über 20 % liegt. Diese Basisdiagnostik umfasst die bereits angesprochene Anamnese zu spezifischen Risikofaktoren der Osteoporose, eine DXA-Messung, ggf. die radiologische Abklärung bestehender Rückenschmerzen und ein Basislabor: Serumkalzium, Serumphosphat, alkalische Phosphatase, γ-GT, Kreatininclearance, Blutkörperchensenkungsgeschwindigkeit (BSG), Blutbild, Serumeiweißelektrophorese und Thyreoidea-stimulierendes Hormon (TSH). Als Ergebnis der Basisdiagnostik kann das 10-Jahres-Frakturrisiko genauer eingeschätzt werden. Wenn dieses 30 % übersteigt, ist nach der aktuell gültigen DVO-Leitlinie eine medikamentöse Therapieindikation gegeben [ 26]. Künftig wird auf der Basis der Anfang 2014 verabschiedeten S3-Leitlinie des DVO eine spezifische Osteoporosetherapie bei einer 1-Jahres-Frakturrate über 3 % als Therapieschwelle empfohlen.
Dr. med. Johannes Quercetti
Calwer Str. 23
70173 Stuttgart
Vereinbaren Sie einen Termin
0711 – 46 99 66 00
Telefonische Erreichbarkeit
07:00 – 19:00
